Поділіться статтею:
Медикаментозні методи лікування геморою – таблетки, супозиторії, мазі – зазвичай на деякий час усувають симптоми загострення захворювання, однак вони не усувають морфологічну (структурну) основу процесу. Всі лікарські препарати не усувають самі варикозно розширені гемороїдальні вени. Щоб позбавити пацієнта від геморою, лікарі пропонують хірургічне втручання.
Зміст
Види хірургічних втручань
В залежності від складності операції і глибини видалення уражених тканин розрізняють малоінвазивні і класичні варіанти втручань при геморої.
Малоінвазивні операції швидко розвиваються у зв’язку з появою нової апаратури і технологій, появою сучасних склерозуючих речовин. Вони часто проводяться в амбулаторних умовах, тобто після проведення такого втручання пацієнта відпускають додому.
Основні види малоінвазивних операцій при геморої:
- інфрачервона фотокоагуляція;
- склеротерапія;
- лігування латексними кільцями;
- лігування під контролем ультразвуку (доплерометрії);
- кріодеструкція вузлів;
- емболізація гілок верхньої прямокишково артерії.
У розвинутих країнах більш 80% пацієнтів з гемороєм лікуються за допомогою малоінвазивних способів.
Не всім хворим можна рекомендувати такі втручання. Так, вони не проводяться при тромбозі вузлів, парапроктиті (запаленні жирової клітковини навколо прямої кишки), анальних тріщинах, гострому геморої, четвертій стадії хвороби.

Методи лікування геморою
При третій і четвертій стадії хвороби, коли відбувається обмеження випали вузлів, а також при сильній кровотечі, виконуються радикальні операції (різні модифікації геморроїдектомії), часто з застосуванням лазерної, ультразвукової та іншої сучасної техніки.
Правильна комбінація малоінвазивних методів, лікарського лікування і хірургічних операцій дозволяє позбутися від геморою до 90% всіх пацієнтів незалежно від стадії хвороби.

Стадії захворювання
Малоінвазивні втручання при геморої
Якщо у пацієнта є 1 або 2 стадія захворювання (вузли або не випадає, або самостійно вправляються), і при цьому його турбують кровотечі, оптимальними способами лікування будуть інфрачервона фотокоагуляція і склерозуючу лікування. Щоб прискорити відновлення тканин, ці види впливу корисно доповнювати ефектом терапевтичного лазера. У третій стадії хвороби, коли випали вузли можна вправити, кращим способом лікування буде лігування кільцями з латексу.

Фотокоагуляція лазером
Інфрачервона фотокоагуляція являє собою припікання ніжки вузла пучком світла, мають високу температуру. Для її проведення використовується російський апарат Світло-1 або американське обладнання Redfield. Джерелом світла є галогенова лампа. Потік частинок фокусується і по трубі надходить у аноскоп. Аноскоп наближають до ніжки вузла і коагулюють тканини в декількох місцях. При цьому припиняється кровотеча із судини. У більш важких випадках після зупинки кровотечі потрібно використовувати більш радикальні методи, оскільки фотокоагуляція не може позбавити хворого від випадіння вузлів. На першій стадії процесу ефективність фотокоагуляції досягає 70 – 80%.
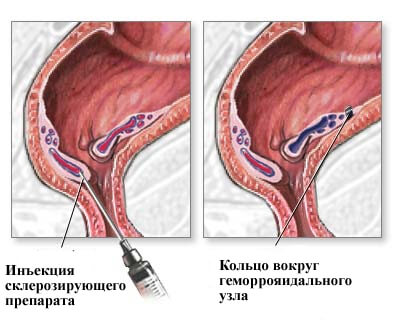
Склеротерапія проводиться з допомогою флебосклерозирующих ліків. До них відносяться тромбовар, фибровейн, этоксисклерол. Після попадання цих речовин всередину гемороїдального вузла відбувається денатурація (згортання) білків внутрішньої поверхні посудини, закупорка його просвіту і повне спадання. Запальний процес при цьому не розвивається.

Зовнішні і внутрішні вузли
Склерозирующие препарати можна вводити не більше, ніж у два вузли одночасно. При необхідності лікування інших вузлів проводять через 2 тижні. Тривалість однієї процедури становить 10 хвилин. При першій і другій стадіях хвороби ефект досягається у 85 хворих з 100.
У другій і третій стадіях хвороби, що супроводжуються випаданням вузлів, дуже ефективно лігування з допомогою латексного кільця. Воно проводиться з використанням німецького обладнання фірми Karl Storz. З допомогою аноскопу на внутрішній вузол накидається латексна нитка, або лігатура, утворює кільце, пережимающее його ніжку. Через два тижні вузол відмирає, а на його місці залишається маленька кукса. Можна проводити до 5 таких втручань з проміжком у два тижні. Після такого лікування всі ознаки хвороби при другій – третій стадіях зникають у 90% хворих.
Дуже цікава методика лігування судин під контролем ультразвуку. Для її проведення потрібен аноскоп, оснащений ультразвуковим датчиком і спеціальною голкою. З допомогою ультразвуку під слизовою оболонкою знаходять гілки артерії, що живлять гемороїдальні вузли, і точно прошивають їх голкою і спеціальною ниткою. Ультразвукове дослідження і контролює правильність «перетяжки» посудини ниткою.
Метод лікування
Перев’язка судин призводить до спаданню вузлів. Одночасно можна перев’язати до 6 таких артерій, при необхідності втручання повторюють через два тижні. Методика ефективна у 90% пацієнтів з 2 – 3 стадією хвороби. Однак вона може застосовуватися і в четвертій стадії, особливо при підготовці до геморроїдектомії, наявності анальної тріщини або ректального свища.
Кріодеструкція вузлів — руйнування їх за допомогою рідкого азоту. Втручання ефективно на ранніх стадіях хвороби. Методика не знайшла поширення із-за неможливості регулювати глибину заморожування тканин і тривалого відновного періоду.
При геморої із тривалими кровотечами, що не піддаються іншим методам лікування, можливе проведення катетеризації верхньої прямокишково артерії. У неї вводять велику кількість тефлонові кульок діаметром до 0,6 мм. Вони потрапляють в дрібні гілки цієї артерії, що живлять гемороїдальні вузли. В результаті кровотік у них припиняється.
Таким чином, малоінвазивні втручання – оптимальний метод лікування хронічного геморою 1 – 3 стадії. Вони виконуються на сучасному обладнанні кваліфікованими колопроктології. Зрозуміло, що коштувати така операція буде недешево.
Радикальне лікування
Запропоновано понад 250 видів хірургічних операцій при геморої. Сьогодні найпоширеніша – операція Миллигана і Моргана, розроблена ще в 30-х роках минулого століття, а також її модифікації.

Коли мазі, свічки, креми та малоінвазивні методики не допомагають, вдаються до хірургічного лікування
При операції Миллигана-Моргана видаляють три групи кавернозних тілець, що формують гемороїдальні вузли. Одночасно видаляють ділянку шкіри і слизової оболонки навколо анального каналу над гемороїдальними вузлами. Для зменшення травмування тканин і ретельної зупинки кровотечі використовуються лазери і электрокоагуляторы.
При відкритій геморроїдектомії шви на рану не накладають. Цей вид виконується при ускладненні геморою анальної тріщиною або парапроктитом. При закритій геморроїдектомії рану ушивають за допомогою кетгуту. Існує і підслизова гемороїдектомія, що нагадує пластичну операцію. Період реабілітації після геморроїдектомії займає до місяця.
Після видалення вузлів у 40% хворих формується виражений больовий синдром, у 20% — порушення сечовипускання. Для зменшення частоти цих ускладнень використовують ультразвуковий скальпель.
В деяких випадках можливо проведення циркулярного розрізу слизової і гемороїдальних судин, видалення всіх патологічних утворень, а потім зшивання слизової оболонки.
Перспективною є операція Лонго. При ній також проводять циркулярний розріз слизової оболонки вище зубчастої лінії. Гемороїдальні вузли не видаляють, а при ушиванні слизової як би підтягують вгору. В результаті вони гірше кровоснабжаются і стають порожніми. При цьому час операції становить лише 30 хвилин, а тривалість перебування в стаціонарі – 3 дні.
Для більш швидкого виконання операції Лонго запропоновано своєрідний степлер з одноразовими титановими дужками, який дозволяє без зусиль накласти шов на слизову оболонку прямої кишки. Цей апарат розроблений компанією «Етікон Эндохирургия». Втручання з його застосуванням проходять швидко, без ускладнень, проте їх вартість значно вище, ніж ціна класичної геморроїдектомії.
Таким чином, щоб уникнути травматичних і дорогих операцій при геморої, потрібно при перших же його симптомах звертатися до лікаря. При неефективності медикаментів слід погоджуватися на оперативне втручання. Чим раніше воно буде проведено, тим краще буде віддалений ефект.






