Загальний аналіз крові у дітей: норма і розшифровка результатів
Загальний або клінічний аналіз крові – це найбільш доступний, простий і достатньо інформативний метод дослідження, який застосовується як для діагностування захворювань у дорослих пацієнтів, так і для дітей у будь-якому віці, починаючи з самого народження.

Підготовка до здачі загального аналізу крові
Особливого підготовчого періоду для даного дослідження не потрібно. Але, умова все-таки є, від дотримання якого залежатиме достовірність та інформативність аналізу. Насамперед, здача крові має відбуватися натщесерце, вранці. Тобто, їжу пацієнт не повинен приймати як мінімум вісім годин, а максимум – дванадцять. Протягом цього часу можна пити чисту негазовану воду.
Трапляється, що при деяких обставинах, коли стан пацієнта загрожує його життю, і показники крові необхідно визначити негайно, та ще й кілька разів на добу, тоді, умова, звичайно, не виконується, і час прийому їжі не враховується. Але ведеться спостереження за динамікою стану дитини та оцінюється ефективність лікування.
У немовлят, коли взяти кров натщесерце вкрай складно, роблять це через півтора – дві години після нього.
Показання до загальним аналізом крові
Існує цілий ряд свідчень для того, щоб лікар призначив дитині клінічний аналіз крові. Це робиться при таких захворюваннях і станах:
- поява піддаються простому поясненню симптомів і скарг у дитини;
- занадто тривалий перебіг простого, на перший погляд, захворювання;
- необхідність оцінки ступеня тяжкості стану дитини та рівня ефективності призначеного для нього лікування;
- виникнення ускладнень на фоні основного захворювання;
- в якості профілактичного засобу при обстеженні здорової дитини (рекомендується раз на рік);
- в якості профілактики рецидивів і загострень хронічних захворювань, які присутні в анамнезі дитини (два та більше разів на рік, в залежності від ступеня важкості хронічного захворювання).
Як у дітей беруть кров для загального аналізу?
Кров на клінічний аналіз беруть з капілярної крові, тобто, з зовнішніх дрібних судин пальців кінцівок. У новонароджених діток можуть брати кров з п’ят.
Крапля крові крапають на скло і розтирається зверху іншим склом, потім забарвлюється спеціальним барвником. Виходить мазок, який згодом лікар-лаборант розглядає під мікроскопом, підраховуючи при цьому кількість різних видів кров’яних клітин на склі.
Склад крові в нормі

Основний склад крові будь-якої людини – це білі і червоні тільця. Загальний клінічний аналіз крові дає визначення таких показників червоної крові, як:
- еритроцити;
- гематокрит;
- гемоглобін;
- колірний показник крові.
Показником білої крові є кількість лейкоцитів. І тут існує відразу кілька показників лейкоцитарної крові або різновидів лейкоцитарних клітин:
- сегментоядерние і паличкоядерні нейтрофіли;
- еозинофіли;
- базофіли;
- лімфоцити;
- моноцити;
- плазматичні клітини.
Крім усього перерахованого вище, клінічний аналіз крові дає визначення розмірів, форм і зрілості еритроцитів, і навіть наявність в них різних домішок та частинок.
Тромбоцити є клітинами, що відповідають за процес згортання крові. Кількість тромбоцитів так само визначається в клінічному аналізі крові.
Не менш важливим та інформативним є показник ШОЕ (швидкість осідання еритроцитів). По суті, поки кров знаходиться в пробірці, протягом години визначають кількість випавших еритроцитів в осад.
Розшифровка загального аналізу крові у дітей
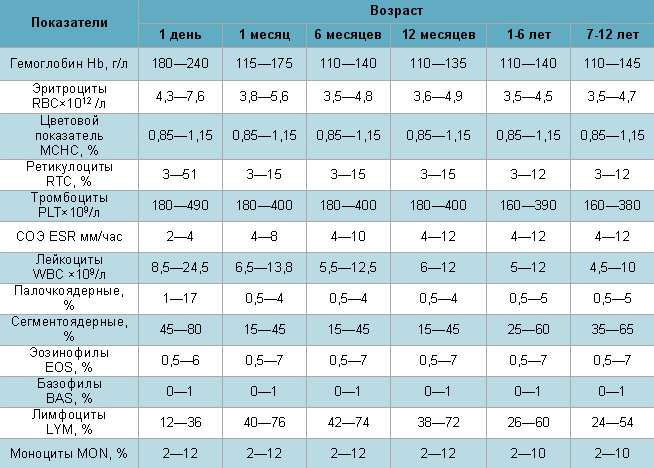
Елементи червоної крові (RBC (Red BloodCells))
Еритроцити
Еритроцити – це важливі передавачі кисню від легенів до органів і тканин організму, і вуглекислого газу з тканин і органів до легким. Власне це і є здійснення процесу дихання. Попередники еритроцитів – це ретикулоцити (RE (Reticulocytes)). Оскільки у них немає ядра, вони не є повноцінною клітиною і в медицині іменуються як червоні кров’яні тільця. Червоний колір ними купується за рахунок становить їх гемоглобіну.
Нормальний цифровий показник у дітей залежить тільки від віку дитини, але не від її гендерної приналежності. Межі величин можуть бути наступними:
- пуповинна кров – це від 3,9 до 5,5х10 у дванадцятому ступені/л;
- перший – третій день життя – від 4,0 до 6,6х10 у дванадцятому ступені/л;
- четвертий – сьомий день життя дитини – від 4,0 до 6,6х10 у дванадцятому ступені/л;
- другий тиждень життя дитини від 3,6 до 6,2 х10 у дванадцятому ступені/л;
- перший місяць – від 3,0 до 5,4 х10 у дванадцятому ступені/л;
- другий місяць – від 2,7 до 4,9 х10 у дванадцятому ступені/л;
- з сьомого по одинадцятий місяць від 3,1 до 4,5 х10 у дванадцятому ступені/л;
- у рік – від 3,6 до 4,9 х10 у дванадцятому ступені/л;
- з трьох до дванадцяти років – від 3,5 до 4,7 х10 у дванадцятому ступені/л;
- з сімнадцяти до дев’ятнадцяти років – від 3,5 до 5,6 х10 у дванадцятому ступені/л.
Останній показник відповідає показнику дорослої людини.
Якщо цей показник нижче норми у відповідності з віком дитини, можна припускати, що у нього є анемія в тій чи іншій мірі, у залежності, наскільки нижчий цей маркер. Анемія – це патологія, яка може негативно позначитися на усій роботі організму, оскільки цей стан характеризує кровопостачання органів і тканин. Виникнути анемія може з ряду причин, і пов’язана вона може бути з первинним поразку кровоносної системи, або ж виступати в якості симптому якого-небудь іншого захворювання.
Якщо ж спостерігається фізіологічне кількісне зниження еритроцитів, це говорить про великому обсязі вживання дитиною води, і, як правило, носить короткочасний характер.
Якщо ж спостерігається числове збільшення еритроцитів, це діагностує еритроцитоз або эритремию. Явище це досить рідкісна, може бути викликано фізіологічно або ж наявністю якої-небудь в організмі патології.
Найчастіше фізіологічний еритроцитоз виявляється у людей, які проживають у місцевості з гірським рельєфом або у дітей, які відчувають тривалий час фізичні навантаження, наприклад, ті, які серйозно займаються спортом.
Патологічна ж еритремія виникає при наступних станах та захворюваннях:
- будь-яке захворювання крові;
- легеневі захворювання, які знижують рівень насичення крові киснем;
- вроджені вади серця;
- виражене зневоднення організму (при блюванні, діареї);
- при зниженій функціональності кори надниркових залоз.
Іноді, для діагностування захворювань крові враховується не тільки форма, але і розмір, і рівень насичення еритроцита червоним гемоглобіном.
Патологічне зміна форми еритроцита називається в медицині пойкілоцитозом. Це явище відноситься до первинних ознаками таких вроджених захворювань, як сфероцітоз, серповидні клітини, овалоцитоз, осколкові еритроцити, еритроцити у вигляді мішені. Так само все це може свідчити про ураження печінки, свинцевої інтоксикації або отруєння іншими важкими металами.
Зміни в розмірах еритроцитів іменується анізоцитозом. Існує три виду даної патології: макроцитоз, микроцитоз та змішана форма. Дані зміни є свідченням того, що в організмі має місце захворювання крові або отруєння всякого роду токсичними речовинами.
Ретикулоцити, тобто молоді незрілі еритроцити, можуть перебувати у периферичній крові. Рахуючи від загального числа в мазку має знаходитися від 0,2 до 1,2% еритроцитів. Це вважається нормальним
показником для роботи кісткового мозку, який власне і продукує нові еритроцитарні клітини.
Ретикулоцитоз – це чисельне збільшення ретикулоцитів, яке розглядається у відношенні до загальної кількості еритроцитів. При проходженні терапії проти анемії, ретикулоцитоз вважається хорошою ознакою, оскільки при затяжному перебігу даного захворювання негативним ознакою є збереження низького рівня ретикулоцитів в крові, незважаючи на лікування.
Гемоглобін крові
Гемоглобін (HGB (Hemoglobin)) є білковою речовиною, що становлять основну масу еритроцита. Його функція полягає в з’єднанні з киснем, з метою перетворення його в активну форму і передачі його в необхідне місце в тканинах організму. Більш того, гемоглобін має здатності зв’язувати п’ятнадцять відсотків у тканинах вуглекислого газу і передавати його в легені. Все вище сказане про еритроцитах, в плані патологічного їх розвитку, відноситься прямо пропорційно до гемоглобіну.

Середній вміст гемоглобіну в еритроцитах позначається як MCH (Mean Cell Hemoglobin).
Так само як і норма еритроцитів, гемоглобиновая норма в крові безпосередньо залежить від віку дитини і розраховується у грамах на один літр.
- у новонароджених з двох тижнів норма повинна бути від 134 до 198 г/л;
- на один місяць – від 107 до 171 г/л;
- в два місяці від 94 до 130 г/л;
- у чотири місяці від 103 до 141 г/л;
- у шість місяців від 111 до 141 г/л;
- у дев’ять місяців від 114 до 140 г/л;
- в однорічному віці від 113 до 141 г/л;
- від року до п’яти років от110 до 140 г/л;
- від п’яти років до дев’яти від 115 до 145 г/л;
- від дев’яти до дванадцяти від 120 до 150 г/л;
- у підлітковому віці, від дванадцяти до чотирнадцяти років від 120 до 160 у хлопчиків і від 115 до 150 у дівчаток г/л;
- від п’ятнадцяти до сімнадцяти років – від 117 до 166 у хлопчиків, і від 117 до 153 у дівчаток г/л;
- у вісімнадцять років рівень гемоглобіну сягає дорослих показників – від 132 до 173 у юнаків, і від 117 до 155 г/л у дівчат.
За рівнем гемоглобіну в крові завжди встановлюється ступінь тяжкості протікає анемії (якщо така є).
Існує ще і вкрай важка ступінь анемії, коли рівень гемоглобіну опущений нижче п’ятдесяти г/л.
Такий стан вимагає негайного переливання крові. Якщо ж гемоглобін падає нижче десяти відсотків від загального вмісту в еритроцитах, такий стан оцінюється як катастрофічна.
Гематокрит у загальному аналізі крові
Склад крові: еритроцити, тромбоцити, лейкоцити і плазма, в якій всі три елементи складу крові знаходяться в зваженому стані. Тому існує ще один показник, який оцінюється під час загального клінічного аналізу крові у дітей – гематокрит (HCT (Hematocrit)). Саме цей показник дає загальну картину, в якій видно, яку частину загального обсягу займають в крові еритроцити.

Гематокрит визначають за допомогою спеціальної шкали після центрифугування, в ході якої відбувається поділ взятої крові на еритроцити і плазму. Норма гематокриту у дітей, так само як і гемоглобін залежить від віку.
- у новонароджених гематокрит повинен бути від 0,33 до 0,65;
- у дітей віком від місяця до двох – від 0,28 до 0,42;
- від двох до чотирьох місяців – від 0,31 до 0,44;
- від чотирьох до шести місяців – от0,31 до 0,41;
- від півроку до року – від 0,33 до 0,41;
- від року до двох років – від 0,32 до 0,42;
- від трьох років до п’яти – від 0,32 до 0,42;
- від шести до восьми років – від 0,33 до 0,41;
- від дев’яти до одинадцяти років – від 0,34 до 0,43;
- від дванадцяти до чотирнадцяти років – від 0,34 до 0,44;
- і від п’ятнадцяти до вісімнадцяти років – від 0,7 до 0,48 у юнаків, і від 0,34 до 0,44 у дівчат.
Значення гематокриту може бути збільшено тоді, коли значно підвищується рівень еритроцитів у крові, при цьому розвиваються такі стани, як:
- патологічний або фізіологічний еритроцитоз;
- пухлинні й інші захворювання нирок (гідронефроз), через вироблення в нирках еритропоетину, стимулюючого в кістковому мозку утворення еритроцитів;
- зневоднення організму (при постійних блювота, скупчення рідини в порожнині тіла, при опіковій хворобі, цукровому діабеті, та інших захворюваннях, які супроводжуються таким симптомом як сильне потовиділення), при цьому значно знижується обсяг циркулюючої плазми крові;
- лейкози та інші злоякісні хвороби крові.
І відповідно показник гематокриту може бути знижений при заниженому кількості еритроцитів у крові. При цьому будуть спостерігатися розвиток таких станів, як:
- анемія;
- гостра втрата крові;
- повінь організму рідиною при гіпергідратації (внутрішньому вливання);
- підвищення кількісного рівня білка в крові (гиперпротеинэмия).
Колірний показник
Колірний показник – це середній вміст в еритроцитах гемоглобіну, тобто відносне насичення гемоглобіном еритроцитів. Обчислення цього показника відбуваються наступним чином: на три множиться гемоглобиновая концентрація в г/л. Перші три цифри отриманого результату – і є виразом рівня колірного показника.

Норма колірного показника буває різною і залежить від віку дитини. Це обумовлено тим, що з віком у крові відбувається збільшення рівня особливого, тобто дорослого гемоглобіну А.
- від року до трьох років нормою вважається показник у межах від 0,75 до 0,96;
- від чотирьох до дванадцяти років – у межах від 0,8 до 1,0;
- з дванадцяти років показник наближається до дорослим нормам, тобто коливається в межах від 0,85 до 1,05. І після дванадцяти років це вже доросла норма – від 0,85 до 1,05.
Необхідний колірний показник для діагностування анемій різної природи.
- при показнику 0,8 і нижче діагностується гіпохромна анемія;
- при показнику від 0,85 до 1,0 – нормохромна анемія;
- якщо ж показник вище 1,0 – гіперхромні анемія.
Гіпохромна анемія може виникати з-за зниження обсягу еритроцитів у крові, або ж з-за простого зниження рівня гемоглобіну в еритроцитах. Гіпохромія, як правило, вказує на недолік заліза в організмі дитини. Це означає, що залізо погано і взагалі не засвоюється в кістковому мозку, а тому відбувається порушення синтезу гемоглобіну, який власне і складається з заліза і білка глобіну.
Гіперхромні анемія розвивається через підвищення обсягу еритроцитів у крові, що є характерною ознакою анемії, яка викликана дефіцитом в організмі вітаміну В12 і фолієвої кислоти.
Нормохромна анемія розвивається, як правило, на тлі ендокринних захворювань, крововтрат і такого процесу, як руйнування еритроцитів – гемоліз.
ШОЕ в загальному аналізі крові
Визначення швидкості осідання еритроцитів необхідно для визначення динаміки перебігу того чи іншого захворювання. Так само цей показник необхідний для оцінювання вираженості процесу запалення. Іноді ШОЕ допомагає в точній постановці діагнозу.

Чим вище маса еритроцитів, тим вище показник швидкості їх осідання. Чим більше в крові еритроцитів, тим вище в’язкість плазми, тим менше швидкість їх осідання.
Даний показник підвищується не відразу, а лише на четвертий – п’ятий день після початку хвороби. Трапляється, що найвищий показник ШОЕ з’являється вже на початку одужання.
Швидкість осідання еритроцитів може підвищуватися при наступних захворюваннях і станах:
- при запальному процесі;
- при інтоксикації;
- при хронічних інфекційних захворюваннях;
- при злоякісних новоутвореннях;
- при інфаркті міокарда;
- після масивної крововтрати;
- при лейкозі.
Знижуватися швидкість осідання еритроцитів може при таких захворюваннях, як:
- еритроцитоз;
- печінкові захворювання (гепатит);
- захворювання жовчного міхура (жовчнокам’яна хвороба);
- гіперпротеїнемія;
- вживання таких речовин, як саліцилати або хлорид натрію.
Тромбоцити в загальному аналізі крові
Тромбоцити (PLT (Platelet)) – це пластинки крові, які мають форму дрібних плоских частинок, не мають кольору, величезних уламків клітин мегакаріоцитів, утворення яких відбувається безпосередньо в кістковому мозку.

Термін життя тромбоцитів – від двох до десяти днів. Їх руйнування відбувається в печінці і селезінці. Тромбоцити утворюють згусток, який служить «пробкою», закупорює уражені стінки судин. Тим самим вони сприяють зупинці кровотеч. Крім того, тромбоцити виділяють чинники зростання, які допомагають у відновленні пошкоджених тканин.
Норма тромбоцитів в крові у дитини залежить від віку:
- у новонароджених – від 100 до 420*109/л;
- до дванадцяти місяців це норма становить від 150 до 350*109/л;
- після року і далі – від 180 до 320*109/л.
Збільшення показника кількості тромбоцитів називається тромбоцитоз, зниження показника – тромбоцитопенія. Обидва ці стани можуть виникати у дитячому віці.
Виникнення тромбоцитопенії обумовлено алергічною реакцією організму не лікарські препарати, або бути наслідком різних захворювань крові, які в свою чергу були викликані інфекціями, тиреотоксикозом або інтоксикаціями.
При наявності тромбоцитопенії у матері, її антитіла будуть проникати в кров дитини всередині утроби, руйнуючи тим самим його власні еритроцити.
Тромбоцитопенія може бути викликана певними вірусні та паразитарні інфекції (краснуха, малярія, і так далі). Сприяти цьому може переливання крові з низьким рівнем вмісту тромбоцитів.
Тромбоцитоз може бути первинним або вторинним.
Причинами для тромбоцитозу можуть служити такі захворювання та стани, як:
- видалення селезінки;
- серйозні хірургічні операції;
- анемія;
- коліт;
- ревматоїдний артрит;
- раптова кровотеча;
- хронічні легеневі інфекції;
- остеомієліт;
- цироз печінки;
- амілоїдоз;
- злоякісні пухлинні захворювання: легенів, підшлункової залози, хвороба Ходжкіна;
- прийом таких лікарських препаратів, як адреналін або вінкристин;
- переломи скелетних трубчастих кісток.
Елементи білої крові (WBC (White Blood Cells)
Лейкоцити в загальному аналізі крові
Основним елементом білої крові є лейкоцит. У мазку крові лейкоцити представляють собою клітини округлої форми блакитного або фіолетового відтінку, з ядром. Лейкоцитів існує кілька видів, які відрізняються між собою наявністю чи відсутністю частинок зернистого характеру в цитоплазмі. Ці частинки називаються агранулоціти і гранулоцити. Так само види лейкоцитів різні формою ядра – сегментоядерние або паличкоядерні.

На початку підраховують загальну кількість лейкоцитів, потім обов’язково йде підрахунок кожного виду лейкоцита окремо. Саме цей процес, а точніше процентне визначення вмісту в крові кожного виду лейкоцитів називається лейкоцетарная формула.
Лейкоцитоз – це захворювання, яке характеризується збільшенням загальної кількості лейкоцитів у крові дитини. Причини для розвитку лейкоцитозу найрізноманітніші і їх достатню кількість. У здорових дітей лейкоцитоз може з’явитися при прийомі їжі, ванни, при фізичних навантаженнях, перед початком менструального циклу. При цьому всі зміни є короткочасними і не яскраво вираженими.
Норма вмісту лейкоцитів у крові дитини залежить від його віку:
- Перший день норма лейкоцитів коливається між 5,5 т 24,5;
- у шість місяців, між 5,5 і 12,5;
- у рік, між 6 і 12;
- до шести років між 5 і 12;
- із семи до дванадцяти років між 4,5 і 10;
- з тринадцяти до вісімнадцяти років – від 4,3 до 9,5.
Лейкоцитоз може розвиватися на тлі наступних патологій:
- інфекційних, запальних і гнійних захворюваннях. Ступінь тяжкості процесу перебігу хвороби буде безпосередньо впливати на рівень збільшення показника. При відсутності лейкоцитозу в стадії загострення вважається поганою ознакою;
- інфарктів різних органів, наприклад, селезінки, міокарда, нирок або легенів;
- злоякісних новоутворень та хвороб крові;
- опікової хвороби;
- крововтрати;
- діабетичної коми;
- ниркової недостатності;
- в період після операції з видалення селезінки.
Лейкопенія, це зворотний процес, тобто зниження числа лейкоцитів в периферичної крові. Ось деякі причини, які викликають цей стан:
- опреджеленные інфекції, такі як, малярія, тиф, бруццелез, грип, кір, вірусний гепатит, краснуха;
- деякі ендокринні хвороби, такі як акромегалія і захворювання щитовидної залози;
- селезінкові захворювання;
- захворювання, пов’язані зі зниженим рівнем вироблення лейкоцитів або взагалі з відсутністю цього процесу в кістковому мозку;
- отруєння бензолом, прийом лікарських препаратів противовоспалительног, нестероїдного дії, сульфаніламідів або цитостатиків;
- період після променевої терапії.
Лейкоцити – їх різновиди
Нейтрофіли (NE (Neutrophils) ) функціонують в організмі, захищаючи його від інфекційних агентів – вони спочатку поглинають, а потім перетравлюють чужорідні клітини і речовини. Основна частина нейтрофілів знаходиться у кістковому мозку. У крові ж їх всього налічують приблизно один відсоток. Нейтрофіли є і в тканинах організму. Загальний клінічний аналіз крові показує нейтрофіли в процентному співвідношенні. З зменшення кількості нейтрофілів діагностується нейтропенія, при підвищенні даного числа – нейтрофільоз.
Норма нейтрофілів в дитячій крові теж залежить від віку дитини:
- до року норма нейтрофілів від 15 до 45 відсотків;
- в рік і до семи років норма коливається між 30 і 50 відсотками;
- від семи до дванадцяти років – от35 до 55 відсотків;
- і після дванадцяти років – от40 до 65 відсотків.
Причинами нейтрофилеза можуть служити такі стани і захворювання, як:
- у здорової дитини він з’явитися після прийому їжі, фізичного навантаження або після пережитого стресу;
- запальний процес в організмі грибкової, паразитарної або бактеріальної природи;
- онкологічні злоякісні хвороби крові;
- після видалення селезінки, при крововтратах рясних, обширних опіках або електротравмах;
- прийом певних лікарських засобів, таких як адреналін або глюкокортикостероїди;
- множинні укуси комах.
При генералізованому гнійному запальному процесі в кров виходять молоді форми нейтрофілів, виходить, зсув формули вліво.
Лейкемоїдна реакція – це нейтрофільоз, супроводжується високим рівнем лейкоцитозу. Характерна дана реакція для хвороб крові.
Мова про нейтропенії йде при кількісному зниження нейтрофілів у крові. Нейтропенія може розвиватися на тлі таких захворювань, як:
- вірусні інфекції – краснуха, грип, кір, цитомегаловірус, гепатит, ВІЛ, і так далі;
- бактеріальні інфекції – паратиф, черевний тиф, висипний тиф, бруцельоз;
- інфекції оьт найпростіших – токсоплазмоз, малярія;
- генералізоване запалення, виснаження кісткового мозку;
- в якості побічного ефекту певних лікарських препаратів – цитостатиків, антибіотиків, антитиреоидов, сульфантиламидов і протисудомної дії;
- системний червоний вовчак (нейтрофіли зазнають руйнування під впливом власних антитіл);
- радіаційне опромінення;
- незбалансоване харчування (як правило, дефіцит фолієвої кислоти та вітаміну В12);
- загальне виснаження;
- вроджена недостатність кісткового мозку з порушеннями в процесі або при його відсутності по виробленню нейтрофілів.
Базофіли (BA (Basophils) ) – гранулоцитарного клітини, що беруть участь у запаленнях і імунній відповіді організму на чужих агентів.
Норма вмісту базофілів:
- при народженні – нуль;
- від місяця до року – 0,5;
- від року до дванадцяти років – 0,5;
- після дванадцяти – 07.
Причинами базофілія (збільшення даних клітин в крові )можуть служити:
- лейкоз;
- виразковий коліт і хронічні захворювання шлунково-кишкового тракту;
- дисфункції щитовидної залози;
- алергії;
- анемії, викликані руйнуванням еритроцитів у крові;
- прийом препаратів антитиреоидного типу;
- вплив випромінювання.
Базофилопения – це поняття про зниження в крові рівня базофілів. Її причинами можуть бути:
- гострі форми інфекційних захворювань;
- посилення функції щитовидної залози;
- стреси;
- вживання кортикостероїдів;
- хвороба Кушинга.
Эозтинофилы (EO (Eosinophils) ) – клітини відносяться до гранулоцитарному ряду, визначаються наступними після вищеперелічених в дитячому аналізі крові.
Еозинофіли не містять в собі речовини, які здатні розчиняти чужорідні тіла. Це клітини, які здатні поглинати імунні комплекси. Норма еозинофілів завжди однакова, в якому б віці не знаходилася людина. Вона становить від одного до п’яти відсотків.
Підвищена кількість еозинофілів у крові дитини може виникнути з наступних причин:
- на фоні алергічних захворювань, типу кропив’янка, бронхіальна астма, ангіоневротичний набряк, сінна гарячка, лікарська хвороба, сироваткова хвороба;
- на тлі паразитарних хвороб, типу ехінококоз, аскаридоз, лямбліоз, дифілоботріоз, малярія, трихінельоз, опісторхоз;
- при аутоімунних захворюваннях, типу: ревматоїдний артрит, системний червоний вовчак, склеродермія, вузликовий періартеріїт;
- на фоні шкірних захворювань, типу: екзема, дерматит, шкірний лишай, пухирчатка.
- на тлі захворювань крові з пухлинної природою.
Зниження рівня або відсутність еозинофілів в крові називається еозинопенія. Вона може виникнути:
- на тлі гострого бактериальногозаболевания;
- на тлі прийому глюкокортикостероїдів;
- на тлі стресів.
Моноцити (MON (Monocytes) ) – клітини білої крові, які не містять у собі гранул і мають досить великі габарити. Вони здатні поглинати і розчиняти шкідливі мікроорганізми. В цьому і полягає їх основна мета і функція.
Підвищена кількість в крові моноцитів вказує на наявність в організмі вірусного інфекційного захворювання, такого як: інфекційний мононуклеоз, малярія, сифіліс, токсоплазмоз, бруцельоз. Якщо ж у крові виявляють високі моноцити, це вказує на наявність важких форм перебігу серцевих захворювань, туберкульозу, певних форм лейкозу і злоякісних хвороб лімфатичної системи організму.
У дітей до дванадцяти років моноцити в нормі повинні бути між двома і одинадцятьма відсотками, після дванадцяти до вісімнадцяти років – від трьох до дванадцяти відсотків.
Знижений рівень або відсутність моноцитів в крові називається моноцитопенией. Виникає вона,як правило, на тлі зниженої функціональності кісткового мозку, яка в свою чергу виникає на тлі лейкозу або променевої хвороби.
Лімфоцити (LYMP (Lymphocytes) ) – основа клітин імунної системи організму.
Лімфоцити зайняті у процесі вироблення антитіл, вони мають здатність знищувати клітини організму, які вже втратили або змінили свої властивості. Дитячі нормативи по лімфоцитів такі:
- від року до шести років – 50;
- від шести до десяти років – 42;
- від десяти до вісімнадцяти років – 38;
- від вісімнадцяти років і старше – 25 – 35.
Причинами лімфоцитозу (збільшення числа лімфоцитів) можуть служити:
- різного роду інфекційні захворювання: епідемічний паротит, кашлюк, кір, малярія, вітряна віспа, токсоплазмоз, лейшманіоз, інфекційний мононуклеоз, поворотний тиф, хронічний туберкульоз, вірусний гепатит, вторинний сифіліс;
- період відновлення після гострих форм інфекційних захворювань: постінфекційний лімфоцитоз;
- індивідуальна гіперчутливість, викликана певними видами лікарських препаратів;
- сироваткова хвороба, гіперплазія тимуса, бронхіальна астма;
- виразковий коліт, хвороба Крона, нервові захворювання, захворювання судин;
- В12-дефіцитна анемія, голодування, стан після видалення селезінки;
- лейкози;
- ендокринні захворювання.
Зниження кількості лімфоцитів у крові у дитини (лімфоцитопенія) може бути викликано такими станами, як:
- захворювання запально-гнійного характеру;
- лімфогранулематоз;
- підвищена функція надниркових залоз;
- грип, ВІЛ-інфекція;
- тривале лікування глюкокортикоїдами;
- опіки, операції, травми;
- аутоімунні захворювання;
- вроджені імунодефіцити;
- запалення поджелулочной залози.
Висновки
З усього вищесказаного можна зробити висновок, що, здавши аналіз, лікар визначить відразу ж діагноз. Іноді це можна зробити, але найчастіше потрібні підтверджують наявність тієї чи іншої хвороби дослідження і аналізи.
В постановці правильного діагнозу завжди відіграють важливу роль зіставлення часу початку хвороби, симптоматика, наявність подібних хвороб в роду, фактори, що сприяють появі тієї чи іншої хвороби і так далі.
Розшифровка клінічного аналізу крові вимагає великого розумового напруження, роботи мозку лікаря, а в результаті буде поставлений діагноз і призначено адекватне лікування.
Найчастіше, невеликі відхилення в клінічному аналізі крові у дитини зовсім не є свідченням того, що в його організмі протікає те чи інше серйозне захворювання. У кожному індивідуальному випадку тільки лікар може встановити діагноз, після огляду та оцінювання загального стану.






