Надниркова недостатність (далі — ПН) – досить рідкісне вроджене або набуте стан організму, не має специфічних проявів, пов’язане з недостатньою кількістю гормонів, що виділяються корою надниркових залоз. Цей синдром може бути викликаний поразкою самих надниркових залоз або інших залоз внутрішньої секреції (гіпофіза або гіпоталамуса). Розвиток ПН (гіпокортицизм) загрожує життю дитини. Ось тому вкрай важливо знати небезпечні симптоми і виконувати призначення лікаря щодо лікування надниркової недостатності.
Класифікація
Гостра ПН (адреналовий криз) розвивається при різкому зниженні або повне припинення вироблення гормонів кори надниркових залоз;
Хронічна ПН виникає при дефіциті гормонів кори надниркових залоз (альдостерону і кортизолу).
 Класифікація хронічної ПН (далі — ХНН):
Класифікація хронічної ПН (далі — ХНН):
- Первинна ХНН (хвороба Аддісона) – пов’язана з ураженням надниркових залоз:
- вроджена;
- придбана.
- Вторинна ХНН – пов’язана з патологією гіпофіза:
- вроджена;
- придбана.
- Третинна ХНН – пов’язана з патологією гіпоталамуса:
- вроджена;
- придбана.
Причини ПН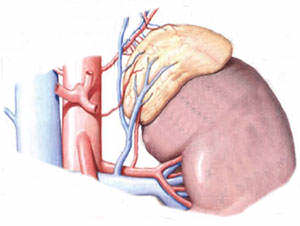
Наднирник прилягає до нирки зверху, як шапочка
Враховуючи анатомічну і фізіологічну незрілість наднирників у дітей до 3-річного віку, гостру наднирковозалозної недостатність може викликати будь-який з багатьох чинників:
- ряд інфекційних захворювань (бактеріальних, вірусних, паразитарних, грибкових);
- стресова ситуація;
- аутоімунний процес (руйнування наднирників власними антитілами);
- крововилив у наднирники (наприклад, при менінгококової інфекції або при травмі).
Гострий синдром може розвинутися і при родовій травмі надниркових залоз (у разі тазового передлежання плоду), так і на тлі хронічної ПН, і як побічний ефект при лікуванні деякими лікарськими засобами (антикоагулянтами), і при скасуванні глюкокортикоїдів.
При первинної ПН причиною є ураження надниркових залоз. В даний час основною причиною розвитку ПН вважають аутоімунний процес (до 80% хворих).
Клінічні ознаки ПН з’являються при руйнуванні 95% кори надниркових залоз. Недостатність альдостерону може поєднуватися з первинної ПН або бути самостійним захворюванням.
Первинна ПН може бути вродженою (більше 20 генетично обумовлених захворювань призводять до ПН) і набутою (ураження надниркових залоз при інфекційних хворобах, наприклад, при туберкульозі). Але у багатьох дітей причина атрофії надниркових залоз залишається неясною.
Причиною вторинної ПН є дефіцит гормону гіпофіза (гормону росту – АКТГ), який стимулює роботу надниркових залоз. Патологія гіпофіза може бути вродженою і набутою (при пухлинах гіпофіза).
Причиною третинної ПН є дефіцит гормону гіпоталамуса кортиколиберина, який регулює функцію надниркових залоз.
В групу ризику по розвитку ПН входять:
- діти з спадковим захворюванням, для якого характерна ПН, хоч вона поки і не проявилася;
- діти з сімей, в яких є особи з ПН або з яким-небудь спадковим захворюванням;
- діти з аутоімунним захворюванням ендокринних органів (насамперед щитовидної залози);
- діти після операції або променевої терапії в ділянці гіпофіза або гіпоталамуса;
- діти з вродженим карликовим ростом (гіпофізарний нанізм).
Симптоми
Симптоми гострої ПН
Початковими ознаками аддісоніческого кризу є: малорухливість дитини, знижений тонус м’язів, знижений кров’яний тиск; пульс прискорений, задишка, зменшена добова кількість сечі.
Характерними є симптоми з боку травного тракту: біль у животі різної локалізації та інтенсивності, нудота і блювота, пронос, швидко призводять до зневоднення дитини.
Шкірні покриви з синюшним відтінком, який з’являється «мармуровість» шкіри, крововиливи на шкірі різного розміру і форми. Кінцівки на дотик холодні, температура тіла знижена.
 Якщо криз є наслідком крововиливи в наднирники різного походження або відміни глюкокортикостероїдів, то клінічні симптоми з’являються раптово і швидко наростають до розвитку коматозного стану. Значне зниження рівня калію в крові може привести до зупинки серця. У більш рідкісних випадках такими можуть бути початкові прояви блискавичної форми Аддісоновой хвороби.
Якщо криз є наслідком крововиливи в наднирники різного походження або відміни глюкокортикостероїдів, то клінічні симптоми з’являються раптово і швидко наростають до розвитку коматозного стану. Значне зниження рівня калію в крові може привести до зупинки серця. У більш рідкісних випадках такими можуть бути початкові прояви блискавичної форми Аддісоновой хвороби.
Якщо ж гострий гіпокортицизм є проявом декомпенсації хронічної ПН, то клінічні прояви розвиваються поступово, за тиждень і більше: посилюється пігментація шкіри, наростають слабкість, погіршення апетиту, зниження активності і рухливості дитини, пригнічений настрій. З’являються блювання і болі в животі, наростають ознаки серцево-судинної недостатності у дитини з подальшим розвитком коми.
Симптоми хронічної ПН
При вродженому недорозвиненні наднирників клінічні прояви можуть з’явитися відразу після народження: фізіологічна втрата ваги вище норми, діти мляві, відригують, мало додають вагу, тонус тканин знижений, сечовипускання рясні. Звертає на себе увагу потемніння шкіри, а іноді і слизових. Будь-яке захворювання або диспепсичні прояви можуть спровокувати розвиток гострого кризу ПН у такої дитини.
У старших дітей хронічна ПН розвивається повільно, батьки часто не можуть вказати час початку захворювання. Всі прояви пов’язані з недостатньою кількістю альдостерону і кортизолу в організмі, що призводить до порушень мінерального і вуглеводного обмінів.
Слабкість і зниження активності дитини відзначаються зазвичай до кінця дня і зникають після нічного сну. Ці прояви можуть бути спровоковані якими-небудь захворюваннями, операціями, психо-емоційними навантаженнями.
Досить часто відзначаються біль у животі, зниження апетиту, нудота, блювання, спрага, запори і проноси. Пронос і блювота викликають ще більші втрати натрію, і можуть спровокувати виникнення гострої ПН.
 При Аддісоновой хвороби знижується систолічний і діастолічний кров’яний тиск у зв’язку зі зменшеним об’ємом циркулюючої крові та дефіцитом глюкокортикоїдів. Пульс при цьому уповільнений; різка зміна положення тіла викликає запаморочення і непритомність.
При Аддісоновой хвороби знижується систолічний і діастолічний кров’яний тиск у зв’язку зі зменшеним об’ємом циркулюючої крові та дефіцитом глюкокортикоїдів. Пульс при цьому уповільнений; різка зміна положення тіла викликає запаморочення і непритомність.
Дефіцит глюкокортикоїдів викликає напади гіпоглікемії (зниження цукру в крові) вранці і через 2-3 години після їжі: з’являється виражене відчуття голоду, блідість, пітливість, тремтіння в тілі. Гіпоглікемія призводить до функціональних змін з боку нервової системи: з’являються зниження пам’яті, апатія, неуважність, пригнічений настрій, страхи, порушення сну. Можлива поява судом.
Якщо ПН супроводжує генетичного захворювання адренолейкодистрофії, при якому вражається біла речовина ЦНС (центральної нервової системи) і кора надниркових залоз, то неврологічні прояви у вигляді порушення ходи, судом з’являються значно раніше, ніж ознаки ПН.
Пігментація шкіри і слизових відзначаються майже у всіх дітей – беспигментной форма рідко зустрічається при вторинної ПН. Пигментирование може виникнути набагато раніше, ніж інші прояви хронічної ПН. Шкіра набуває світло-коричневий, бронзовий або золотисто-коричневий відтінок.
Особливо помітна пігментація в області геніталій у хлопчиків, сосків грудних залоз, рубців, дрібних суглобів, на слизовій ясен. Тривале збереження засмаги може бути першим сигналом наявної ПН. Іноді пігментовані ділянки шкіри розташовуються поруч з депигментированными. З розвитком ПН посилюється пігментація. Чим раніше виявляється захворювання, тим більше діти відстають у статевому та фізичному розвитку від своїх однолітків.
При неправильному (гермафродитном) будову статевих органів необхідно виключати різні варіанти вродженої недостатності кори надниркових залоз.
Діагностика
Симптоми серцево-судинної недостатності у дитини (колапс, шок), відсутність ефекту від дезінтоксикаційної терапії і застосування судинозвужувальних засобів при гострому захворюванні у дітей свідчать про надниркової недостатності.
 Крім обліку вищеописаних клінічних симптомів ПН, для діагностики застосовується ряд лабораторних методів: визначення рівня гормонів і електролітного складу крові, рівня цукру в крові. Ізольоване зниження рівня натрію характерно для глюкокортикоїдної недостатності, а зниження натрію при підвищеному рівні калію – для мінералокортикоїдної недостатності.
Крім обліку вищеописаних клінічних симптомів ПН, для діагностики застосовується ряд лабораторних методів: визначення рівня гормонів і електролітного складу крові, рівня цукру в крові. Ізольоване зниження рівня натрію характерно для глюкокортикоїдної недостатності, а зниження натрію при підвищеному рівні калію – для мінералокортикоїдної недостатності.
При дослідженні гормонального профілю у разі гострої ПН виявляється знижений рівень в крові кортизону або альдостерону (або обох гормонів) і 17-оксипрогестерона. При первинної ПН рівень АКТГ в крові підвищується, а при вторинній – знижується; знижуються також 17-КС і 17-ОКС в сечі.
З інструментальних методів застосовуються ЕКГ (електрокардіограма) для виявлення ознак гіперкаліємії та УЗД (ультразвукове дослідження) надниркових залоз, що дозволяє виявити недорозвинення надниркових залоз, крововилив в них.
Обов’язково в діагностиці враховується сімейний анамнез.
 Для ранньої діагностики ПН діти з групи ризику повинні обстежуватися 2 рази в рік і спостерігатися ендокринологом. Крім огляду та перерахованого вище лабораторного обстеження таким дітям проводять спеціальну пробу з АКТГ. Проба дозволяє виявити резервні реакції надниркових залоз на стрес: якщо при проведенні проби рівень кортизолу нижче 550 ммоль/л – у дитини є субклінічна ПН.
Для ранньої діагностики ПН діти з групи ризику повинні обстежуватися 2 рази в рік і спостерігатися ендокринологом. Крім огляду та перерахованого вище лабораторного обстеження таким дітям проводять спеціальну пробу з АКТГ. Проба дозволяє виявити резервні реакції надниркових залоз на стрес: якщо при проведенні проби рівень кортизолу нижче 550 ммоль/л – у дитини є субклінічна ПН.
У Росії застосовується ще проба з внутрішньом’язовим введенням Тетракозактида: рівень кортизолу визначається через 12 годин і через добу після введення.
Лікування
Лікування гострої ПН проводиться в реанімаційному відділенні. В індивідуальному порядку призначаються: дезінтоксикаційна терапія, корекція електролітного дисбалансу і гіпоглікемії (зниження рівня цукру в крові), гормональні препарати (гідрокортизон або преднізолон). Вираженим минералокортикоидным дією володіє Дезоксикортикостерону ацетат.
При необхідності проводиться протишокова терапія. Лікування проводиться під постійним лабораторним контролем.
У разі тимчасової гострої ПН, що виникла при інфекції внаслідок крововиливу в наднирники, глюкокортикоїди, в залежності від стану дитини, застосовують коротким курсом.
Лікування хронічної ПН
Гормональні препарати з замісної метою застосовуються все життя.
При первинної хронічної ПН застосовуються і глюкокортикоїди та мінералокортикоїди. З глюкокортикоїдів для замісної терапії найчастіше застосовується Гідрокортизон, так як у нього найменш виражений побічний ростоподавляющий ефект.
 Після припинення росту дитини можуть призначатися інші гормони з більш тривалою дією (Дексаметазон, Преднізолон) – дози підбираються в залежності від клінічних проявів та лабораторних даних. Дози глюкокортикоїдів коригують при виникненні інфекції, при стресі, травмах, операціях.
Після припинення росту дитини можуть призначатися інші гормони з більш тривалою дією (Дексаметазон, Преднізолон) – дози підбираються в залежності від клінічних проявів та лабораторних даних. Дози глюкокортикоїдів коригують при виникненні інфекції, при стресі, травмах, операціях.
В якості замісної терапії мінералокортикоїдами використовується Флудрокортизон. У корекції дози препарату немає необхідності, так як вироблення альдостерону в процесі життя змінюється дуже мало.
Для новонароджених і грудних дітей застосування мінералокортикоїдів для відшкодування дефіциту альдостерону є запорукою їх розумового та фізичного розвитку. Немовлятам при первинної ПН потрібно додавати в їжу кухонну сіль (0,5-1 ч. л. на добу).
При аутоімунної природи ПН спочатку можна обмежитися застосуванням тільки глюкокортикоїдів, але з посиленням процесу ураження надниркових залоз доводиться їх поєднувати з призначенням Флудрокортизона. Доза підбирається індивідуально.
На тлі замісної терапії не виключається розвиток гострого адреналового кризу:
- при виникненні будь-якого захворювання (особливо у маленьких дітей);
- при нерегулярному прийомі замісних препаратів;
- при стресовій ситуації (частіше у старших дітей).
Для забезпечення своєчасного і правильного надання допомоги на випадок кризи рекомендується надягати дитині спеціальний браслет, на якому вказані захворювання, назва і доза препаратів, які дитина отримує, номери телефонів лікаря і батьків.
Критеріями ефективної підтримуючої терапії глюкокортикоїдами є: гарне самопочуття, нормальна вага дитини та нормальний кров’яний тиск, відсутність симптомів передозування гормональних препаратів.
Якщо дитина не додає вагу і тиск не нормалізується, то слід комбінувати препарати з мінералокортикоїдами – зазвичай це необхідно при важкій формі хронічної ПН.
Адекватність дози Флудрокортизона підтверджується нормальним електролітним складом крові. А при його передозуванні з’являються набряки, порушується серцевий ритм.
При своєчасній діагностиці і правильному лікуванні протягом усього життя не тільки зникає загроза для життя дитини, але і створюються умови для його нормального розвитку.
Резюме для батьків
Надниркова недостатність є важким станом, який може бути вродженою патологією, і розвиватися при багатьох захворюваннях. Стан, що може представляти небезпеку для життя дитини, не завжди легко діагностується. Рання діагностика ПН і ретельне дотримання дозувань призначених препаратів дозволяють уникнути кризів і забезпечують ефективність лікування.






