Легені при вагітності. Вагітність і хвороби легенів
Захворювання легень зустрічаються у всіх жінок з однаковою частотою, незалежно від наявності вагітності і, як правило, не перешкоджають нормальному зачаття. Вплив на легені мають анатомічні і фізичні зміни в організмі, спровоковані перебудовою в фізіологічної регуляції і механічним дією матки, яка збільшується в розмірах. Під їх впливом обтяжується клініка придбаних ще до вагітності патологій, яка негативно відбивається на перебігу вагітності.

Лікування в період виношування дитини утруднене. Ефективні медикаменти найчастіше мають протипоказання до використання під час вагітності, тому терапію проводять щадними методами і вдаються до сильнодіючих ліків тільки за життєвої необхідності.
Зміни в легенях під час вагітності
Зміни в роботі органів дихання обумовлені необхідністю забезпечити потреби плода та адаптацією організму жінки до збільшеному розміру матки. Лікарі враховують ці фактори при обстеженні вагітних і призначення лікування легеневих захворювань.
У жінок в положенні потреба в надходженні кисню зростає на 20%, при цьому його кількість в крові не змінюється. Посилений синтез гормону прогестерону провокує підвищену чутливість до вуглекислого газу в дихальному центрі мозку. Це призводить до гіпервентиляції легень за рахунок їх збільшення обсягу.
Зростаюча матка викликає зміщення діафрагми, що призводить до невеликого здавлення легень і незначного зменшення їх обсягу у другій половині вагітності. Це не впливає на розвиток патологічних станів, так як організм володіє гнучкістю і легко компенсує цей недолік.
Окремо слід зазначити згубний вплив куріння при вагітності. Виявлено безпосередня залежність між частотою легеневих захворювань і цією шкідливою звичкою. У курящих жінок частіше виникають симптоми утрудненого шумного дихання і астми. Тютюновий дим негативно впливає на правильний розвиток дихальної системи плода, патологічно змінюючи еластичні властивості легень майбутньої дитини.
Задишка
Задишку, або утруднене дихання, слід відрізняти від прискореного, або тахипноза, тому при виявленні симптомів зміни дихання проводиться обстеження. Суб’єктивно задишку відзначають у себе 76% вагітних жінок. Спочатку їм важко підніматися по сходах, потім важко дихати на повні груди. Іноді виникають приступи нестачі повітря і почастішання серцевого ритму.
На ранніх термінах задишка може бути симптомом серйозних захворювань і неправильного способу життя майбутньої матері. На цьому етапі найпоширенішими причинами утрудненого дихання є наступні:
- фізичні навантаження;
- емоційні перенапруження;
- гормональні стрибки;
- анемія;
- куріння, алкоголь;
- легеневі захворювання (астма, туберкульоз та інші).
Причиною цього явища на пізніших термінах може бути підвищена чутливість до вуглекислого газу і тиск зростаючої матки на сусідні органи. Приблизно за 2 тижні до початку пологів дитина опускається нижче в область тазу і дихання нормалізується.
Полегшити стан жінки при появі задишки може дотримання таких правил:
Лікар може призначити прийом пустирника і валеріани в якості заспокійливих засобів.
Хронічна обструктивна хвороба легень, або ХОЗЛ
У практиці акушерів-гінекологів в останні роки це захворювання зустрічається все частіше. Основною його причиною є поширення серед молодих жінок такої згубної звички, як куріння.
Крім нього до сприяючих чинників відносять:
- важкі умови праці, пов’язані із впливом на організм кремнію та кадмію;
- часті інфекції нижніх відділів дихальних органів у дитячому віці;
- вроджена схильність до патологічного розширення бронхів;
- вплив негативних зовнішніх факторів середовища;
- низьке соціальне становище жінки.
Основними симптомами ХОЗЛ є такі ознаки:
- посилена задишка;
- зміна густоти та кольору слизу;
- виділення при відкашлювання харкотиння слизово-гнійного або гнійного характеру.

У період виношування у більшості вагітних виникають часті загострення хвороби. Це являє небезпеку у зв’язку з високою ймовірністю виникнення вогнищевої інфекції нижніх дихальних шляхах. Надалі спостерігається прогресування гіпоксії, від якої страждає не тільки жінка, але і майбутній дитина. Пацієнткам пропонується госпіталізація в стаціонар незалежно від терміну вагітності.
Терапія передбачає постійний лікарський контроль. Паління при цьому діагнозі строго протипоказано. Тактика терапії залежить від тяжкості проявів ХОЗЛ. За допомогою медикаментів вдається уповільнити прогресування захворювання, остаточне одужання можливе тільки після виключення його причин.
Похідні теофіліну при вагітності використовувати заборонено, ці речовини впливають на плід як токсини. Важливо чітко стежити за частотою застосування бронхорозширюючих препаратів через ймовірність розвитку у дитини тахіаритмії. Крім того, проводиться протизапальна терапія, яка спрямована на зняття запального процесу в бронхах. У період загострення можливе призначення антибіотиків, а у вкрай важких випадках вдаються до штучної вентиляції легень.
Емфізема
Це захворювання є найбільш поширеним хронічним захворюванням легенів. Емфізема виникає як наслідок підвищення тиску в альвеолах на тлі зниження еластичності їх стінок. Просвіт альвеол постійно розширюється, і в таких ділянках легені формуються великі порожнини або бульбашки замість безлічі дрібних бульбашок. Атрофія стінок альвеол, через які і відбувається газообмін, веде до зниження життєвої ємності легень і погіршує процес газообміну.
На початковому етапі розвитку емфіземи зміни залишаються непоміченими, так як організм всіма силами намагається компенсувати дефіцит кисню. Пізніше виникає наростаюче відчуття задухи, з’являється задишка, при якій може видих. Симптоми спочатку проявляються при фізичних навантаженнях, а далі і в спокійному стані. Кашель сухий, при відкашлюванні виділяється помірна кількість слизового мокротиння. На недолік кисню вказує синюшність шкірних покривів.

Лікування вагітних, які страждають емфіземою, ведеться під суворим контролем медпрацівників. Перевагу по мірі можливостей віддається найбільш щадним препаратів, але захворювання досить важкий, тому альтернативи сильнодіючих засобів немає. Терапія спрямована на профілактику приєднання бактеріальної інфекції, а також полегшення симптомів хвороби.
В період відновлення рекомендується дієтичне харчування, яке включає підвищений вміст білків і вітамінів у раціоні. Важливе значення має лікувальна фізкультура і прийом медикаментів для профілактики серцевої і легеневої недостатності.
Лікування агресивне, тому на ранніх термінах вагітності може бути рекомендовано її переривання. На пізніх термінах виникає ймовірність септичних ускладнень, з цієї причини проводиться дезинтоксикація або лікарські препарати вводяться в осередки інфекції. Вагітність в такому випадку зберігається.
Пневмонія
У період вагітності запалення легень може виникати на фоні зниженого імунітету після гострих респіраторних захворювань, при попаданні в тіло патогенних мікроорганізмів, згодом тривалого постільного режиму і фізичних травм. Основним шляхом зараження є повітряно-крапельний, але іноді збудники проникають через кров.
Про розвиток запального процесу в легенях можуть свідчити наступні симптоми:
- тривалий кашель, спочатку сухий, потім вологий;
- біль в грудях і утруднене дихання;
- висока температура і озноб;
- задишка і слабкість.
Симптоми можуть нагадувати ГРЗ і супроводжуватися нежиттю, кашлем і підвищеною температурою. Насторожити повинні перепади температури тіла, при яких за її підвищенням слід спад і потім знову незначне зростання, тому при виникненні таких ознак потрібно звертатися за медичним обстеженням. Діагностику пневмонії проводять на підставі мікроскопічного дослідження мокротиння і аналізів крові. Рентген може бути призначено на строк не менше десяти тижнів вагітності.
Лікування, як правило, проводиться в стаціонарі, його основою є застосування антибіотиків. Вибір препарату залежить від тяжкості перебігу захворювання і виду збудника, також аналізується можливу шкоду для плода при використанні цього антибіотика. Призначаються бронхолітичні та муколітичні препарати, а також вітаміни.
Пневмонія є однією з причин передчасних пологів і високої перинатальної смертності. У курящих жінок ймовірність розвитку ускладнень вище. Важке запалення легень спостерігається у вагітних, що страждають алкоголізмом, наркоманією і у носіїв ВІЛ-інфекції.
Бронхіт
У вагітних частіше зустрічається первинний бронхіт, який виникає після перенесення вірусних інфекцій з ураженням бронхів або після переохолодження тіла. Хвороба часто супроводжується гострими респіраторними захворюваннями, трахеїт і ларингітом. Бронхіт також може мати алергічну природу, при цьому часто спостерігається обструкція.
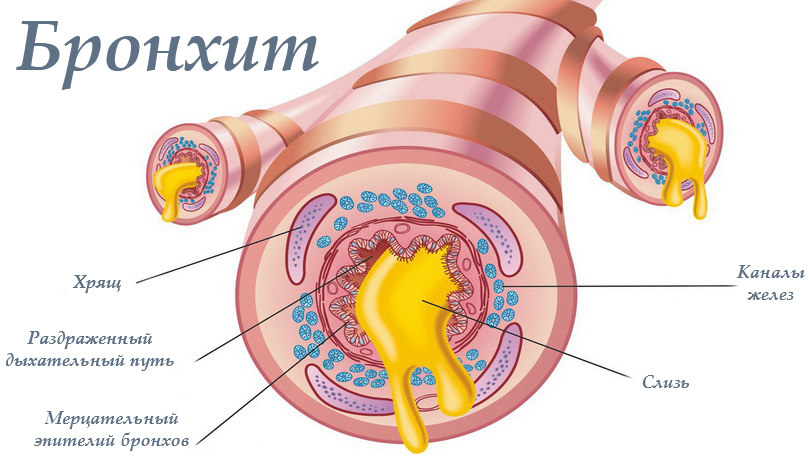
Симптоми гострого бронхіту характерні для прохолодного міжсезоння на тлі зниженого імунітету. Спочатку у верхніх дихальних шляхах виникають катаральні зміни (нежить, болісний кашель, біль у грудях), потім поступово з’являється помірна кількість мокротиння. Сама по собі вагітність не є сприяючим до бронхіту фактором, але для цього періоду характерно набухання слизової бронхів, що ускладнює відходження мокротиння. Суттєвого впливу на перебіг вагітності гострий бронхіт не має, але існує ймовірність внутрішньоутробного інфікування плода.
У лікуванні захворювання велику роль відводять методів, що допомагають знизити кашель. Рекомендується часте тепле пиття, наприклад, молоко з боржомі або содою, чай з медом, лимоном і липовий чай. Ці напої пом’якшують неприємні відчуття і полегшують процес відведення мокротиння. Часто виникає потреба в призначенні відхаркувальних препаратів для розрідження мокроти і його виведення з дихальних шляхів.
Бронхіальна астма
Найпоширенішим захворюванням органів дихання при вагітності є астма, воно зустрічається приблизно у 4% вагітних і справляє неоднозначний вплив на процес виношування дитини. Сама по собі астма – це хронічне запалення дихальних шляхів, яке спричинене різними зовнішніми факторами.
У 22% жінок захворювання загострюється, а у 29%, навпаки, переходить у більш легкий перебіг. У інших симптоми астми не відрізнялися від стану до вагітності. Погіршення спостерігається у жінок, які страждають важкими формами астми. Хворі легкими формами захворювання мають полегшення симптоматики або стабільний перебіг хвороби.

Найчастіше загострення захворювання спостерігаються в проміжку між 24 і 36 тижнями вагітності, особливо після перенесеної респіраторної інфекції. Починаючи з 36 тижня, жінкам стає значно легше, а важкі напади астми під час пологів є рідкістю. Легкий перебіг астми не відображається на вагітності і не ускладнює її течії.
Бронхіальна астма здатна викликати такі ускладнення, як гестоз у матері, а також гіпотрофія, асфіксія і затримка розвитку у дитини. Крім цього, можливе переривання вагітності і високий ризик передчасних пологів.
Бронхіальна астма у однієї і тієї ж жінки протікає неоднаково при різних вагітностях. Застосування адекватного протиастматичного лікування під час вагітності призводить до нормальних пологів, які відбуваються точно в строк. Лікування полягає в запобіганні контакту з алергенами і застосуванні лікарських препаратів: аерозольних адреноміметиків, муколітичні засоби, антигістамінні препарати та інші. Доцільність використання того чи іншого лікарського препарату визначається тільки лікарем, який при призначенні лікування вибирає найбільш безпечний метод терапії.
Туберкульоз
У перші 20 тижнів вагітності туберкульоз легень виявляють у 2 рази частіше, ніж у другій. Як правило, початок патологічного процесу гостре і характеризується більш тяжким перебігом, ніж у невагітних жінок. В основному туберкульоз виявляється в обмежених формах. Важкі случам хвороби з розпадом тканини легкого, виділенням збудника і ураженням прилеглих тканин також мають місце, але у 70-75% пацієнтів уражається тільки одна частка легені.
У період вагітності загострення туберкульозу може виникнути як результат неправильного лікування або його відсутність. Вплив на патологічний процес впливають також зміни, що відбулися всередині організму: зниження імунного захисту, гормональна перебудова, зміни функції дихальної і серцево-судинної системи. В цей період в організмі жінки виникає гостра потреба в кальції, що провокує розм’якшення кісткової тканини і поширенні інфекції з її осередків.
Симптомами туберкульозу легень можуть бути:
- тривалий кашель з мокротою або без неї;
- слабкість, втрата апетиту;
- кровохаркання;
- задишка;
- біль у грудній клітці;
- відсутність змін маси тіла;
- пітливість;
- субфебрильна температура у вечірні години;
- дратівливість.
До групи ризику відносять жінок, які в минулому вже хворіли на туберкульоз або контактували з хворою людиною.
При появі підозри на активну форму туберкульозу призначається рентгенологічне дослідження легенів незалежно від терміну вагітності. Лікування полягає в призначенні протитуберкульозних препаратів (ізоніазид, піразинамід, рифампіцин та інших), які не викликають потворності у плоду. До 12 тижнів вагітності використовувати їх не слід. Лікування туберкульозу тривале і може затягуватися на весь період вагітності і лактації. Якщо терапія розпочато вчасно, то до періоду пологів та після них спостерігається позитивна динаміка.
Як правило, діти матерів, які хворіють на туберкульоз легенів, народжуються з недостатньою масою тіла. Це обумовлено частотою передчасних пологів та розвитком фетоплацентарної недостатності в період вагітності. Новонароджені більше схильні до захворювання в післяродовий період. Внутрішньоутробне інфікування плода спостерігається рідко, але має місце. Таке явище реєструється частіше у жінок, які вперше захворіли на туберкульоз на ранніх термінах вагітності і не отримували належного лікування.
Легенева гіпертензія
Захворювання обумовлене підвищенням тиску в легеневій артерії, яке в свою чергу, викликано високим опором судин легені або значним збільшенням у них кровотоку. Легеневою гіпертензією жінки страждають практично в 2 рази частіше, ніж чоловіки, причому хвороба в основному діагностують у жінок в дітородному віці.
Симптоми захворювання такі:
- задишка при навантаженні;
- втома;
- дискомфорт в області грудей;
- непритомність.
Вагітність представляє небезпека для жінки з легеневою гіпертензією. Якщо патологія легеневих судин виявлено у дитинстві, то слід з підліткового віку висвітлювати питання контрацепції, адже материнська смертність при цьому захворюванні значна і складає близько 40%.
У тому випадку, якщо жінка все-таки завагітніла і не погоджується на аборт, їй пропонується планова госпіталізація. У стаціонарі вона повинна дотримуватися постільного режиму, при цьому проводиться оксигенотерапія та профілактика тромбоемболічних ускладнень. Незалежно від вжитих заходів, материнська смертність при легеневій гіпертензії має високі показники. Найвища ймовірність нещасних випадків спостерігається в процесі пологів і перший тиждень після них.
Муковісцидоз (кістозний фіброз)
При вагітності ознаки захворювання нагадують хронічний бронхіт з бронхоектазами і дифузним пневмосклерозом, при цьому в просвіті бронхів накопичується в’язка слиз і перешкоджає диханню. З цієї причини в легенях починаються процеси деструкції і стан пацієнтки ускладнюється інфекцією.
Причиною муковісцидозу вважається генна мутація. Дефектні гени передаються від батьків дітям. Діагностують захворювання в перші 2 роки життя дитини. Сучасні препарати дають можливість доживати таким людям до дітородного віку.

У рідкісних випадках муковісцидоз вперше виявляють у жінки при настанні вагітності. Факторами ризику для сприятливого завершення вагітності є суттєве зменшення обсягу видиху, гіпертензія, набір маси тіла менше 4,5 кг за період вагітності, а також інфікування дихальних шляхів.
Жінки з цим вродженим захворюванням схильні до гестационному діабету та серцевої недостатності. У 27% таких вагітних реєструються передчасні пологи, а в 11% випадків відбувається загибель дитини.
Саркоїдоз
Захворювання починається з ураження лімфовузлів, а потім легенів. У цих органах і тканинах розвивається запалення у вигляді вузликів і гранульоми. Таким чином організм дає імунну відповідь на появу патогенних мікроорганізмів в тілі. Формування гранульом в тканинах і органах негативно позначається на їх роботі.
Саркоїдоз відносять до системних спадкових захворювань, він частіше зустрічається у віці 20-40 років. Вагітність може посилювати його протягом або призводити до ремісії. Лікування потрібно не завжди. Терапію призначають у разі важкого прогресуючого перебігу саркаидоза, при комбінованих і генералізованих формах захворювання з ураженням внутрішньогрудних лімфовузлів. При настанні вагітності на тлі саркоїдозу виникає ризик розвитку гіпоксемії та легеневого фіброзу, а також гіпертензії і легеневого серця, що є показанням до штучного переривання вагітності.
При плануванні вагітності жінка з таким захворюванням повинна пройти ряд досліджень функції дихання і лабораторних аналізів. Під час вагітності по можливості призначаються безпечні лікарські засоби, рекомендується з обережністю приймати препарати вітаміну D, так як ця речовина провокує гіперкальціємію.
Невідкладні стани при вагітності
Іноді у вагітних жінок виникають захворювання, які потребують невідкладної медичної допомоги. У таких ситуаціях з’являється реальна загроза їх життю та здоров’ю. Головним завданням при виникненні невідкладних станів є їх стабілізація, диференційна діагностика та проведення адекватних лікувальних заходів.
З боку легень можуть виникати такі патології, які потребують термінової допомоги:
Тромбоемболія легеневої артерії, або ТЕЛА у вагітних зустрічається рідко, але пов’язане з високою летальністю. Це явище зумовлено закупоркою легеневої артерії эмболами, які відокремилися від тромбів. Такі тромби утворюються всередині вен великого кола кровообігу. У вагітних ризик ТЕЛА у 5 разів вище, ніж у інших людей. Основними причинами гострого стану є: порушення швидкості кровотоку, зміна фізичного і хімічного складу крові, виснаження стінок судин. Вагітній призначається строгий постільний режим і антикоагулянти.
Емболія навколоплідними водами – це досить рідкісна і небезпечна акушерська патологія, яка часто призводить до смерті дитини і матері. Вона пояснюється закупоркою кровоносних судин, в основному легеневих. Ускладнення виникає у повторно вагітних жінок безпосередньо під час пологів. Спочатку з’являється гостра дихальна недостатність і гіпоксія, яка супроводжується болем в грудях і животі. Далі відбувається рясне маткова кровотеча і точкові крововиливи по всій поверхні шкіри. Артеріальний тиск різко падає, відбувається зупинка дихання і серцевого ритму. Лікування відбувається тільки в умовах реанімації, послідовність дій визначається тяжкістю стану пацієнтки.

Набряк легень у вагітних жінок розвивається на фоні токолітичної терапії, прееклампсії, при септичному шоці, захворюваннях серця, емболії навколоплідними водами і аспірації великою кількістю рідини. У жінки з’являється задишка, хрипи і розвивається гіпоксемія. Діагностику проводять рентгенографічним методом. Лікування набряку легенів спрямоване на усунення причин його виникнення. Для моніторингу стану пацієнтки вводять катетер в легеневу артерію, додатково призначають кисень, лікарські препарати і обмежують введення рідини.
Респіраторний дистрес-синдром (РДСВ) характеризується дифузним ураженням альвеолярно-капілярної мембрани, при цьому підвищується її проникність і розвивається набряк легень. У вагітної виникає тяжка гіпоксія, низька податливість легень, підвищення тиску в дихальних шляхах. При рентгенографії виявляються дифузні інфільтрати в грудній клітці. Лікування включає інфузію необхідної кількості рідини для підтримання об’єму циркулюючої в тілі крові для забезпечення працездатності внутрішніх органів, а також штучну вентиляцію легенів.
Важкі стани, які потребують невідкладної допомоги, зустрічаються нечасто. Їх причинами іноді є хронічні захворювання, які не були виявлені до вагітності і не лікувалися належним чином. Цей факт вказує на необхідність ретельного обстеження на етапі планування вагітності. А при її настанні необхідно дотримання всіх рекомендацій і повна відмова від куріння.






